Профилактика вертикального пути передачи ВИЧ-инфекции
во время беременности
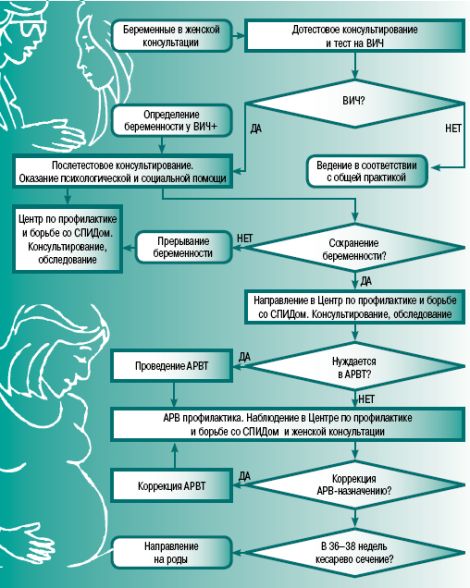
Уже при первом обращении женщины в связи с беременностью в женскую консультацию врачу предстоит заняться анамнезом и провести акушерско-гинекологический осмотр. В ходе его выясняются возможные факторы риска для вынашивания и рождения ребенка, в том числе вероятность ВИЧ-инфицирования. Среди тестов, которые предлагается пройти женщинам, намеренным сохранить беременность, — и тест на ВИЧ, однако это обследование по закону является добровольным. Двукратное тестирование (второй раз — в третьем триместре беременности, на 34–36 неделе) проводится в период наблюдения женщины в женской консультации.
Тестирование (иммуно-ферментный анализ) является выявлением антител к ВИЧ. Стандартное для России оборудование, как правило, позволяет выявить такие антитела в течение трех, реже — четырех-девяти месяцев после инфицирования. Если тест дал положительные результаты, тестирование проводится вновь. При подтверждении результата проводится реакция иммунного блоттинга. Это более специфичный иммуно-ферментный анализ, определяющий антитела к определенным антигенам ВИЧ. Считается, что его положительный результат подтверждает ВИЧ-инфицирование. Сомнительные результаты могут потребовать дополнительных исследований спустя две недели, три и шесть месяцев. До и после тестов проводится консультирование женщины. Его осуществляет врач акушер-гинеколог или акушерка. Предполагается, что в ходе консультирования женщина дает добровольное согласие на тестирование ВИЧ.
Если результат обследования на ВИЧ отрицателен, женщину информируют о необходимости повторного обследования на 34–36 неделе беременности, чтобы исключить вероятность недавнего инфицирования или инфицирования во время беременности.
Если результат положителен, беременную, с соблюдением норм конфиденциальности, консультируют специально подготовленный врач акушер-гинеколог (особенно если он наблюдает беременную женщину) и психолог. Затем ВИЧ-инфицированная беременная направляется в территориальный центр по профилактике и борьбе со СПИДом.
Во время консультаций врач-инфекционист углубленно и детально освещает следующие темы:
- течение ВИЧ-инфекции;
- риск передачи ВИЧ-инфекции от матери ребенку;
- факторы, повышающие риск передачи ВИЧ во время беременности плоду (курение, наркотики, незащищенный секс с несколькими партнерами);
- возможные исходы беременности у ВИЧ-инфицированной женщины; методы профилактики передачи ВИЧ от матери ребенку;
- необходимость медицинского наблюдения женщины и ребенка;
- отказ от грудного вскармливания новорожденного, вскармливание искусственными смесями;
- диагностика ВИЧ-инфекции у ребенка;
- современные методы предохранения от нежелательной беременности;
- необходимость профилактики передачи ВИЧ другим лицам.
Российское законодательство предполагает самостоятельный выбор женщины в вопросах деторождения. Если она намерена прервать беременность, женщину направляют в гинекологическое отделение по месту жительства. Дальнейшее наблюдение будет продолжено в Центре по профилактике и борьбе со СПИДом, в женской консультации или ином медицинском учреждении по выбору пациентки. В некоторых регионах существует также система «доверенных врачей», когда беременную наблюдает определенный врач, прошедший специальную подготовку и информированный о ВИЧ-статусе женщины. Наблюдение включает в себя мониторинг вирусной нагрузки, иммунологических показателей, оценку репродуктивного и соматического анамнеза, обследование на инфекционные заболевания и инфекции, передающиеся половым путем, назначение фолиевой кислоты, подбор диеты. Если беременность не планируется, женщину по возможности бесплатно обеспечивают выбранным методом планирования семьи.
Женщин, употребляющих наркотики, необходимо направлять в центры наркологического лечения и реабилитации. При необходимости назначается также терапия ВИЧ- инфекции. Предпочтительно назначение эффективных антиретровирусных препаратов, предотвращающих перинатальную передачу ВИЧ, с низким риском негативного влияния на вынашиваемого ребенка.
При нормально текущей беременности проводится рутинное наблюдение женщины в женской консультации, как правило, шесть–восемь раз за время беременности. Условием этого является регулярное наблюдение женщины специально подготовленной акушеркой после 28 недель беременности. При осложненной беременности, угрозе прерывания оказывается соответствующая медицинская помощь. При отдаленности проживания от регионального Центра по профилактике и борьбе со СПИДом наблюдение и назначение АРВ-препаратов проводится специалистом районной больницы, обученным в территориальном Центре по профилактике и борьбе со СПИДом. Плановая госпитализация в родильный дом рекомендуется на 36–38 неделе беременности.
При выявлении алкогольной или наркотической зависимости беременную убеждают обратиться к психиатру-наркологу ради сохранения здоровья ее и будущего ребенка. Если женщина не готова к лечению зависимости от психоактивных веществ, необходимы меры, направленные на уменьшение вреда от рискованного поведения. Как правило, это консультирование о безопасном сексе, методах лечения наркозависимости и профилактики передачи ВИЧ, информирование о программах обмена использованных игл или раздачи презервативов (если такие программы действуют в данном регионе). Люди с наркотической зависимостью имеют право на отношение к себе как к личности и уважение. Инфекционист, консультирующий женщину в период наблюдения, определяет наиболее приемлемую схему приема антиретровирусных препаратов в зависимости от здоровья женщины, контролирует эффективность их приема, возможные побочные эффекты, приверженность лечению. Первое плановое обследование проводится за две недели, второе – через четыре недели после начала приема антиретровирусных препаратов (то есть через две недели после первого обследования). А затем – каждые четыре недели. План обследования в Центре по профилактике и борьбе со СПИДом включает в себя определение лимфоцитов CD-4, вирусной нагрузки, общего и биохимического анализа крови.
Количество лимфоцитов CD-4 в сыворотке крови устанавливается для уточнения состояния иммунной системы, выбора схемы антиретровирусной профилактики, риска нежелательных явлений, возможной коррекции назначений. Исследование уровня лимфоцитов CD-4 проводится после 4, 8, 12 недель от начала приема антиретровирусных препаратов, за четыре недели до предполагаемого срока родов. Исследование популяции лимфоцитов, процента содержания CD-4(+)-Т-лимфоцитов и CD-8-Т-лимфоцитов, а также их абсолютного количества проводится за время беременности четыре раза.
Уровень РНК ВИЧ (вирусной нагрузки) в плазме крови показывает активность ВИЧ-инфекции и проводится для выбора схемы антиретровирусной профилактики и терапии. Имеющиеся данные свидетельствуют, что на фоне принимаемых антиретровирусных препаратов с неопределяемой вирусной нагрузкой или в случаях, когда этот показатель ниже 1000 копий/мл, риск вертикальной передачи ВИЧ не превышает двух проценто Принципиально важно, что проведение этого исследования до начала антиретровирусной профилактики помогает выбрать необходимые препараты и схему химиопрофилактики, а за две недели до предполагаемой даты родов (36–38 недель) – метод ведения родов. Если вирусная нагрузка превышает 1000 копий/мл, рекомендуется выполнение кесарева сечения на 38 неделе беременности.
Уровень РНК ВИЧ и CD-4 лимфоцитов помогает прогнозировать риск передачи ВИЧ-инфекции от матери ребенку.
Исследование гемограммы и некоторых биохимических параметров (билирубина и трансаминаз) выполняется для контроля нежелательных побочных явлений приема антиретровирусных препаратов.
Таким образом, если антиретровирусная профилактика назначается с 28 недели, обследование в Центре СПИДа должно строиться по следующему плану:
- 26 недель – CD-4, вирусная нагрузка, общий и биохимический анализ крови, выбор схемы антиретровирусной профилактики;
- 28 недель – назначение антиретровирусной профилактики;
- 32 недели – CD-4, вирусная нагрузка, общий и биохимический анализ крови, эффективность и переносимость антиретровирусной профилактики;
- 36-38 недель – CD-4, вирусная нагрузка, определение антиретровирусной профилактики во время родов, определение метода ведения родов.
По материалам «Клинико-организационного руководства по профилактике передачи ВИЧ-инфекции от матери ребенку», разработанного по проекту «Мать и дитя» в рамках российско-американского межправительственного сотрудничества и двустороннего Комитета по здравоохранению, руководимого с российской стороны М инздравсоцразвития РФ. Работа проекта финансируется Агентством США по международному развитию (USAID ).
